Migräne-Maske
Bestimmt hast du schon mal von Migräne-Masken gehört, eine gesehen oder vielleicht sogar ausprobiert? Aber wie wirken sie eigentlich und warum gibt es sie in so vielen verschiedenen Formen? In diesem Blogartikel gehen wir der Migräne-Maske mal ein wenig genauer auf den Grund und schauen uns verschiedene Formen der sogenannten Kälte- und Wärmetherapie an sowie deren wissenschaftliche Grundlage.
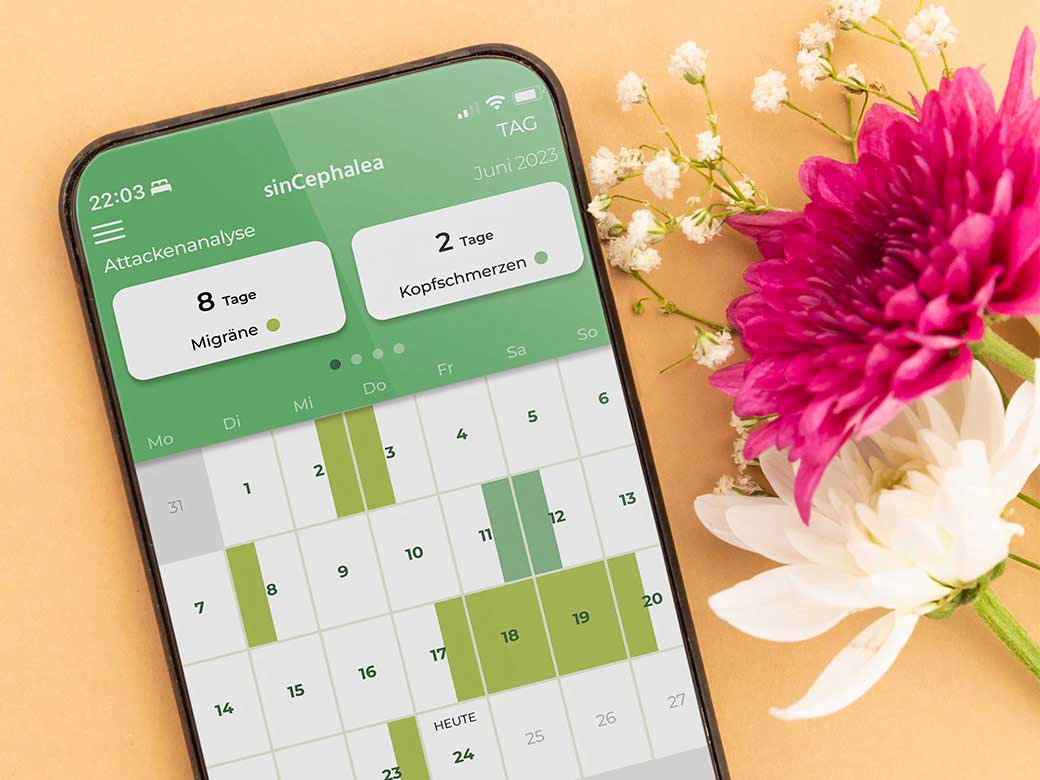
Das Migränetagebuch
Ein Migränetagebuch kann sowohl bei der Diagnostik als auch bei der Therapie von Migräneattacken helfen und ist daher ein wichtiges Hilfsmittel für Migräne-Betroffene sowie behandelnde Ärztinnen und Ärzte.
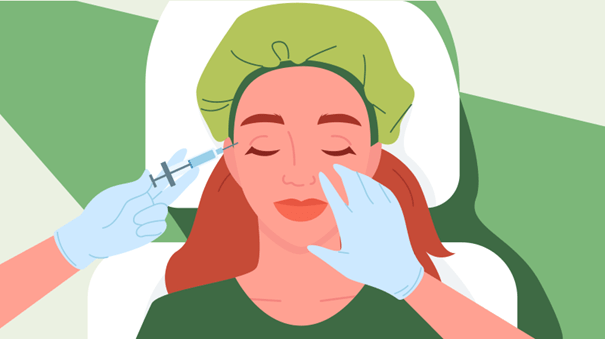
Botox gegen Migräne
Botox steht im Zusammenhang mit Faltenbehandlung, kann aber auch zur vorbeugenden Behandlung chronischer Migräne eingesetzt werden. Die Behandlung mit Botox gegen Migräne läuft nach einem gewissen Schema ab und scheint, bei gewissen Voraussetzungen, für einige Betroffene wirksam zu sein.

Vestibuläre Migräne
Menschen, die an Migräne leiden, können während einer Attacke manchmal Schwindel verspüren. Was aber, wenn Schwindel und Gleichgewichtsstörungen die Leitsymptome jeder Attacke sind? In diesem Artikel erfährst du alles über die sogenannte vestibuläre Migräne.

Kopfschmerzgruppe in Düsseldorf im Zentrum für Schmerzmedizin
Die Kopfschmerzgruppe „Weniger Kopfschmerz mehr Lebensfreude“ im Zentrum für Schmerzmedizin in Düsseldorf unter der Leitung von Dr. Sandra Blenk bietet eine vierwöchige Kopfschmerztherapie in Kleingruppen an. Das Behandler-Team setzt sich aus verschiedenen Berufsgruppen zusammen (Ärzt:innen, Psychotherapeut:innen, Physiotherapeut:innen und Pflege).
Paracetamol bei Kopfschmerzen & Migräne
Schmerzmittel wie Paracetamol gibt es rezeptfrei, freiverkäuflich und günstig in der Apotheke. Paracetamol bei Kopfschmerzen zu nehmen, ist relativ normal. Doch hilft Paracetamol auch bei Migräne? Und was sind die Vor- und Nachteile dieses Medikaments?